Quan hệ đối tác công – tư trong hệ thống bệnh viện: Trường hợp nghiên cứu tại Việt Nam
Hồ Ngọc Khương
Trường Đại học Sư phạm Kỹ thuật TP. Hồ Chí Minh
Email: khuonghn@hcmute.edu.vn
Nguyễn Thị Thanh Thảo
Trường Đại học Kinh tế - Luật, Đại học Quốc gia TP. Hồ Chí Minh
Email: thaontt236012@sdh.uel.edu.vn
Lê Thị Trường Giang
Trường Đại học Luật TP. Hồ Chí Minh
Email: lttgiang@hcmulaw.edu.vn
Tóm tắt
Quan hệ đối tác công - tư (PPP) ngày càng trở nên phổ biến trong lĩnh vực y tế tại Việt Nam. Mô hình PPP giúp khai thác ưu điểm của khu vực công và tư nhằm nâng cao chất lượng dịch vụ và đáp ứng tốt hơn nhu cầu người dân. Tuy nhiên, việc triển khai PPP trong hệ thống bệnh viện hiện cũng gặp phải những thách thức, như: phân bổ rủi ro chưa hợp lý, chưa đảm bảo công bằng tiếp cận dịch vụ đối với người nghèo. Để thúc đẩy và phát huy hiệu quả mô hình này, cần hoàn thiện khung pháp lý, quy hoạch chiến lược, nâng cao năng lực triển khai và đảm bảo công bằng tiếp cận dịch vụ cho tất cả người dân. Bài viết nghiên cứu vấn đề đầu tư theo mô hình quan hệ đối tác công – tư (PPP) trong lĩnh vực y tế tại Việt Nam, đồng thời đề xuất một số hàm ý quản trị thúc đẩy và phát huy hiệu quả mô hình này trong đầu tư nhằm nâng cao chất lượng hệ thống bệnh viện thời gian tới.
Từ khóa: đối tác công – tư, PPP, chính sách y tế, bệnh viện công
Summary
The public-private partnership (PPP) has become increasingly prevalent in the healthcare sector in Vietnam. This model model leverages the strengths of the public and private sectors to improve service quality and better meet the needs of citizens. However, the implementation of PPP in the hospital system is currently facing challenges such as unreasonable risk allocation and not ensuring fair access to services for the poor. To promote and enhance the effectiveness of this model, it is necessary to improve the legal framework, strategic planning, strengthen implementation capacity, and ensure equitable access to services for all citizens. This paper studies the investment in PPP healthcare projects in Vietnam, and proposes some management implications to strengthen effectiveness of PPP model in investment to improve the quality of hospital system in the coming time.
Keywords: public-private partnership, PPP, health policy, public hospitals
GIỚI THIỆU
Mô hình PPP ngày càng trở nên phổ biến trong những năm gần đây, trong đó có lĩnh vực y tế. Tình trạng này là do sự thay đổi chiến lược của các tổ chức y tế tư nhân, bởi họ đã nhận ra tầm quan trọng của mục tiêu y tế công cộng đối với mục tiêu trung và dài hạn của mình và chấp nhận quan điểm rộng hơn về trách nhiệm xã hội như một phần của chiến lược kinh doanh (Torchia và cộng sự, 2015). Trong các dự án PPP, sự tham gia của khu vực tư nhân có thể bổ sung nguồn tài chính cho khu vực công và cho phép các dự án có thể bị loại bỏ do hạn chế về tài chính tiếp tục được triển khai; từ đó, tạo ra một cơ chế khuyến khích gắn kết lợi ích công và tư (Hu và cộng sự, 2021). Mục tiêu của PPP là chuyển giao (và chia sẻ) rủi ro từ nhà nước sang các đối tác tư nhân; do đó, khi trách nhiệm công giảm xuống, trách nhiệm tư nhân sẽ tăng lên. Các mô hình PPP khác nhau có mức rủi ro từ cao đến thấp đối với khu vực công, bao gồm: (i) Hợp đồng dịch vụ/quản lý; (ii) Thiết kế và xây dựng; (iii) Thiết kế, xây dựng và bảo trì; (iv) Cho thuê, vận hành và bảo trì; (v) Thiết kế, xây dựng, vận hành và bảo trì; (vi) Xây dựng, sở hữu, vận hành và chuyển giao; (vii) Nhượng quyền; (viii) Xây dựng, sở hữu và vận hành và (ix) Thoái vốn /tư nhân hóa hoàn toàn (Roehrich và cộng sự, 2014).
Mối quan hệ trong mô hình PPP đã phản ánh được bản chất của mô hình kết hợp, tức là khu vực tư nhân đóng góp khả năng sáng tạo, năng động và hiệu quả trong kinh doanh; trong khi đó, Nhà nước mang đến những thế mạnh về quản lý và đảm bảo lợi ích công cộng. Những đóng góp trong mô hình PPP của khu vực tư nhân cho khu vực công được thể hiện thông qua các khía cạnh, như: (i) Nâng cao hiệu quả nhờ giảm chi phí hoặc tăng chất lượng của dịch vụ; (ii) Mở rộng khả năng tiếp cận các dịch vụ y tế cho toàn bộ người dân, sử dụng các phương tiện cung cấp dịch vụ hiệu quả hơn về mặt chi phí và sử dụng các nguồn lực chuyên biệt của khu vực tư nhân; (iii) Tạo ra các nguồn lực và doanh thu bổ sung cho khu vực công thông qua việc cho khu vực tư nhân thuê cơ sở vật chất hoặc kiến thức chuyên môn với chi phí hợp lý.
Như vậy, có thể thấy, mô hình PPP giúp khai thác ưu điểm của khu vực công và tư nhằm nâng cao chất lượng dịch vụ và đáp ứng tốt hơn nhu cầu người dân. Tuy nhiên, thực thực tế hiện nay cho thấy, việc triển khai PPP trong hệ thống bệnh viện hiện đang đối mặt với những thách thức, như: phân bổ rủi ro chưa hợp lý, chưa đảm bảo công bằng tiếp cận dịch vụ đối với người nghèo. Trong bối cảnh đó, việc nghiên cứu về mối quan hệ công tư trong mô hình PPP áp dụng tại Việt Nam là hết sức cần thiết nhằm đưa ra được các giải pháp hữu hiệu thúc đẩy và phát huy hiệu quả mô hình này.
TỔNG QUAN NGHIÊN CỨU
ADB (2008) cho rằng, mối quan hệ đối tác nhà nước - tư nhân thể hiện mối quan hệ có thể có giữa các tổ chức nhà nước và tổ chức tư nhân liên quan đến lĩnh vực cơ sở hạ tầng và các lĩnh vực dịch vụ khác. Trong khi đó, OECD (2008) định nghĩa PPP là một thỏa thuận giữa khu vực công và một hoặc nhiều thực thể tư nhân cung cấp dịch vụ đáp ứng các yêu cầu do Chính phủ quy định, đồng thời tạo ra lợi nhuận cho các cổ đông.
Ở nhiều quốc gia, hệ thống bệnh viện tạo ra khoảng 1/3 chi tiêu y tế; do đó, tốc độ tăng trưởng nhỏ trong khu vực bệnh viện cũng ảnh hưởng đáng kể đến tổng chi tiêu y tế. Ngoài ra, chi phí phân bổ cho cơ sở hạ tầng bệnh viện có tầm quan trọng rất lớn, vì một số quốc gia có sự chậm trễ trong việc phát triển cơ sở hạ tầng y tế (Caselli và cộng sự, 2015). Chính vì vậy, nếu các Chính phủ muốn giảm chi tiêu trong lĩnh vực y tế, điều quan trọng là phải phân tích và tối ưu hóa chi tiêu của bệnh viện, cũng như các mô hình quản lý của mình (Eicher, 2016). Bệnh viện công chỉ có thể phát triển hiệu quả thông qua đầu tư và đổi mới liên tục, thúc đẩy việc sử dụng mô hình PPP (Carvalho, 2022). Hiện nay, PPP được áp dụng dưới nhiều hình thức khác nhau trong hệ thống bệnh viện, như: Xây dựng - vận hành - chuyển giao (BOT); Xây dựng - chuyển giao (BT); Thiết kế - Xây dựng - Tài chính - Vận hành (DBFO); Vận hành và Bảo trì (O & M); Xây dựng - Cho thuê - Chuyển giao (BLT); Xây dựng - Hoạt động (BO); Chuyển giao quyền điều hành (TOR) (Deloitte, 2006; Savaş, 2020).
Để đánh giá hiệu quả mô hình PPP trong hệ thống bệnh viện, điều quan trọng là phải xác định được ưu điểm và nhược điểm của mô hình. Yamout và Jamali (2007), Rodrigues (2023) chỉ ra một số ưu thế của mô hình này, bao gồm: (i) Ý thức tăng cường quan hệ đối tác giữa khu vực công và tư nhân; (ii) Quản lý rủi ro tốt hơn; (iii) Việc thực hiện các chính sách rõ ràng hơn của Chính phủ; (iv) Xác định các yếu tố thành công quan trọng; (v) Cải thiện quản lý hợp đồng và (vi) Phân tích tài chính phù hợp hơn. Bên cạnh đó, mô hình PPP còn tồn tại một số hạn chế, như: (i) Khó khăn trong việc giám sát các hợp đồng do đối tác công thiết lập; (ii) Nghi ngờ về chất lượng dịch vụ được cung cấp; (iii) Việc đàm phán các thỏa thuận tài chính và điều hành có xu hướng tốn nhiều thời gian; (iv) Xung đột giữa lợi ích công và lợi ích riêng và (v) Chi phi đầu tư có thể đắt hơn, vì khu vực tư nhân có xu hướng kiểm soát rủi ro một cách rõ ràng bằng cách đưa phần bù rủi ro vào giá thành đầu tư và đối tác tư nhân có thể cố gắng tối ưu hóa chi phí vòng đời của dự án, điều này có thể dẫn đến tăng đầu tư ban đầu.
PHƯƠNG PHÁP NGHIÊN CỨU
Bài nghiên cứu sử dụng phương pháp tổng hợp tài liệu để tham khảo và kế thừa các nghiên cứu trước có liên quan, trong đó, từ khóa “quan hệ đối tác công – tư”, “PPP”, “y tế”, “bệnh viện” được sử dụng để tìm kiếm các tài liệu đánh giá có liên quan từ cơ sở dữ liệu trực tuyến của Scopus, Pubmed và ScienceDirect. Cụ thể, tác giả sử dụng thuật toán tử Boolean (AND, OR, NOT) và ký tự đại diện được xác định bằng cách sử dụng kết hợp các từ khóa được kết nối bởi các toán tử Boolean, có thể xuất hiện ở bất kỳ đâu trong tiêu đề, tóm tắt, chủ đề hoặc từ khóa của bài nghiên cứu (“public-private partnership” OR “PPP”) and (“healthcare” OR “hospital”). Các số liệu về GDP, chi tiêu chăm sóc sức khỏe, dự án PPP được thu thập từ Ngân hàng Thế giới; dữ liệu về số cơ sở y tế ở Việt Nam tổng hợp từ Bộ Y tế. Từ các số liệu thống kê, tác giả sử dụng phương pháp thống kê mô tả để phân tích mối quan hệ hợp tác công - tư trong hệ thống bệnh viện ở nước ta.
THỰC TRẠNG HỆ THỐNG Y TẾ CÔNG VÀ ĐẦU TƯ THEO MÔ HÌNH PPP TẠI VIỆT NAM
Theo số liệu thống kê của Bộ Y tế, trong giai đoạn từ năm 2018 đến 2020, hệ thống mạng lưới khám chữa bệnh thuộc khu vực công và tư nhân đã được duy trì và phát triển ổn định để đáp ứng nhu cầu chăm sóc sức khỏe của người dân. Tính đến năm 2020, cả nước có 13.544 cơ sở y tế; trong đó, có 47 bệnh viện khu vực trung ương (bệnh viện đa khoa, chuyên khoa, y học dân tộc, da liễu và điều dưỡng); 462 bệnh viện tuyến tỉnh; 952 bệnh viện tuyến huyện (bệnh viện đa khoa, phòng khám đa khoa khu vực, nhà hộ sinh khu vực); 11.100 trạm y tế xã; 755 cơ sở y tế các ngành (bệnh viện đa khoa, phòng khám đa khoa, trung tâm điều dưỡng, trung tâm y tế, trạm y tế cơ quan) và 228 bệnh viện tư nhân, bán công (Bảng 1). Trong những năm qua, hệ thống bệnh viện công lập đã được Nhà nước tập trung đầu tư, nâng cấp, mở rộng quy mô, nhất là tại các bệnh viện tuyến trung ương, tuyến tỉnh, thành phố (Bộ Y tế, 2021).
Bảng 1: Số cơ sở y tế ở Việt Nam giai đoạn 2018-2020
| Tuyến | 2018 | 2019 | 2020 |
| Tổng số (cơ sở) | 13.547 | 13.537 | 13.544 |
| Bệnh viện Trung ương | 47 | 47 | 47 |
| Bệnh viện tuyến tỉnh | 470 | 456 | 462 |
| Bệnh viện tuyến huyện | 947 | 951 | 952 |
| Bệnh viện tuyến xã (Trạm y tế xã) | 11.100 | 11.100 | 11.100 |
| Y tế các ngành | 755 | 755 | 755 |
| Bệnh viện tư nhân, bán công | 228 | 228 | 228 |
Nguồn: Bộ Y tế (2021)
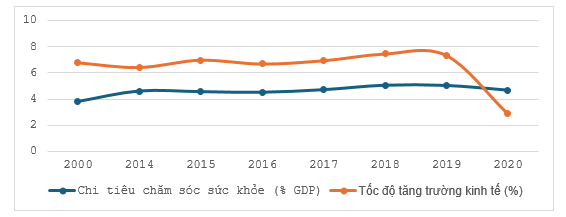
Chi tiêu công cho chăm sóc sức khỏe chiếm một tỷ trọng đáng kể trong GDP. Đáng chú ý, tốc độ tăng trưởng của cả GDP và chi tiêu chăm sóc sức khỏe cộng đồng/GDP được duy trì tương đương kể từ năm 2000 ở Việt Nam (Hình). Xét về tốc độ tăng trưởng, chi tiêu cho chăm sóc sức khỏe có tốc độ tăng trưởng cao hơn so với tăng trưởng kinh tế trong giai đoạn 2015-2019, phản ánh nỗ lực chú trọng đầu tư cho y tế của Việt Nam trong giai đoạn này. Tuy nhiên, năm 2020, tỷ lệ chi tiêu chăm sóc sức khỏe/GDP đã giảm xuống còn 4,68%, có thể do tác động của đại dịch Covid-19 khiến tăng trưởng kinh tế giảm sút mạnh (chỉ đạt 2,86% so với mức trên 6%-7% giai đoạn 2016-2019). Mặc dù vậy, các chi phí này vẫn giữ mức tăng cao hơn tốc độ tăng trưởng GDP so với trước đại dịch (Worldbank).
Hình: Chi tiêu công cho chăm sóc sức khỏe/GDP tại Việt Nam
 |
| Nguồn: Worldbank |
Về thực trạng đầu tư theo các hình thức đầu tư PPP trong lĩnh vực y tế của Việt Nam, số liệu thống kê cho thấy, chỉ có dự án BOT đã đạt được tiến độ đáng kể; trong khi đó, 2 dự án BOO đều bị dừng lại, 2 dự án BLT đang vướng ở giai đoạn tiền khả thi, 5 dự án BT các nhà đầu tư cá nhân quan tâm hơn do không phải chịu nhiều rủi ro và trách nhiệm. Các nhà đầu tư tư nhân ưa thích các dự án PPP về xây dựng và trang thiết bị. Trong tổng số 63 dự án đề xuất, chỉ có 18 dự án hoàn thành nghiên cứu tiền khả thi (Bảng 2), trong đó, 5 dự án được Chính phủ tài trợ và 13 dự án do tư nhân đầu tư với tổng giá trị khoảng 5.200 tỷ đồng, TP. Hồ Chí Minh có số lượng nhiều nhất với 9 dự án, tổng giá trị đầu tư 74.000 tỷ đồng, chiếm 74,1% tổng vốn đầu tư theo hình thức này (Le và cộng sự, 2020).
Bảng 2: Các dự án PPP cụ thể trong lĩnh vực y tế ở Việt Nam
| Dự án | Địa điểm | Nhà tài trợ dự án | Loại dịch vụ | Hình thức thanh toán | Loại hợp đồng | Thời gian bắt đầu | Loại cơ sở | Vốn (tỷ đồng) |
| Cung cấp trang thiết bị y tế cho Bệnh viện Phụ Sản - Nhi Đà Nẵng | Đà Nẵng | Tư nhân | Cơ sở vật chất | Chính phủ trả bằng đất | BT | 2017 | Bệnh viện | 144 |
| Bệnh viện Trường Đại học Kỹ thuật Y–Dược Đà Nẵng | Đà Nẵng | Chính phủ (Bộ Y tế) | Tích hợp | Nhà đầu tư trả | BOT | 2017 | Bệnh viện | 315-900 |
| Bệnh viện Sản nhi 2 | Quảng Nam | Tư nhân | Tích hợp | Nhà đầu tư trả | BOO | 2017 | Bệnh viện | 373 |
| Bệnh viện Đa Khoa Cẩm Phả | Quảng Ninh | Tư nhân | Tích hợp | Nhà đầu tư và Chính phủ chi trả | BOO | 2015 | Bệnh viện | 800 |
| Nâng cấp một số cơ sở y tế tại tỉnh Quảng Nam (Phòng khám Đa khoa khu vực Đông Quế Sơn và Trạm y tế (TYT) Tam Thanh) | Quảng Nam | Tư nhân | Tích hợp | Nhà đầu tư trả | BOT | 2018 | Phòng khám đa khoa khu vực và TYT | 28 |
| Trung tâm Y tế Cà Mau | Cà Mau | Tư nhân | Tích hợp | Nhà dầu tư trả | BOT | 2013 | Bệnh viện | 40 |
| Máy quét CT 128 lát tại Bệnh viện Đa khoa Nguyễn Đình Chiểu | Bến Tre | Chính phủ (Bệnh viện) | Trang thiết bị | - | BTO | 2019 | Bệnh viện | 27 |
| Trường Đại học Y tế công cộng Hà Nội | Hà Nội | Tư nhân | Cơ sở vật chất | Chính phủ trả bằng đất | BT | 2010 | Trường Y | 644 |
| Xây dựng Bệnh viện Quận 7 - Giai đoạn 2 | TP. Hồ Chí Minh | Tư nhân | Cơ sở vật chất | Chính phủ trả bằng đất | BT | 2006 | Bệnh viện | 270 |
| Xây dựng Bệnh viện Đa khoa Sài Gòn | TP. Hồ Chí Minh | Tư nhân | Cơ sở vật chất | Chính phủ trả bằng đất | BT | 2016 | Bệnh viện | 1000 |
| Trung tâm Y tế dự phòng Quận 7 | TP. Hồ Chí Minh | Tư nhân | Cơ sở vật chất | Chính phủ trả bằng đất | BT | 2017 | Trung tâm y tế dự phòng | 99 |
| Nâng cấp và vận hành các Trung tâm Y tế ở Quận 3 | TP. Hồ Chí Minh | Tư nhân | Tích hợp | Nhà đầu tư trả | BOT | 2017 | Trung tâm Y tế | 117 |
| Block 1, Khu dịch vụ khám bệnh của Bệnh viện Nhi đồng 1 | TP. Hồ Chí Minh | Tư nhân | Tích hợp | Nhà đầu tư trả | BOT | 2017 | Bệnh viện | 721 |
| Mở rộng Bệnh viện Quận Tân Phú | TP. Hồ Chí Minh | Tư nhân | Tích hợp | Nhà đầu tư trả | BOT | 2017 | Bệnh viện | 797 |
| Xây dựng khu vực dịch vụ khám và điều trị y tế theo yêu cầu của Bệnh viện Quận 2 | TP. Hồ Chí Minh | Tư nhân | Tích hợp | Nhà đầu tư trả | BOT | 2018 | Bệnh viện | 320 |
| Xây dựng Khu vực F - Khu vực điều trị y tế của Bệnh viện Quận Thủ Đức | TP. Hồ Chí Minh | Chính phủ (Bệnh viện công) | Cơ sở vật chất | Chính phủ chi trả | BLT | 2018 | Bệnh viện | 571 |
| Trung tâm chẩn đoán và điều trị hiện đại (500 giường) tại Bệnh viện Chợ Rẫy | TP. Hồ Chí Minh | Chính phủ (Bộ Y tế) | Tích hợp | Chính phủ chi trả | BLT | 2018 | Bệnh viện | 3277 |
| Dự án Xây dựng ký túc xá Trường Đại học Y - Dược Hải Phòng | Hải Phòng | Chính phủ (Đại học công) | Tích hợp | Chính phủ chi trả | BOT | 2017 | Trường Y đào tạo | 123 |
Nguồn: Le và cộng sự (2020)
LỢI ÍCH VÀ HẠN CHẾ CỦA HÌNH THỨC ĐẦU TƯ PPP TRONG HỆ THỐNG BỆNH VIỆN
Lợi ích
Với khả năng khai thác và kết hợp các ưu điểm của khu vực công và tư, hình thức đầu tư PPP được đánh giá là mang lại nhiều lợi ích cho đầu tư vào hệ thống bệnh viện, đáp ứng nhu rất lớn về mở rộng và nâng cấp cơ sở vật chất của bệnh viện công tại Việt Nam, từ đó, góp phần nâng cao chất lượng dịch vụ cơ sở y tế khám chữa bệnh nhằm phục vụ tốt hơn nhu cầu người dân. Các lợi ích có thể thấy như sau:
(i) Giảm gánh nặng ngân sách và rủi ro: Là một công cụ hữu ích để giúp giảm gánh nặng ngân sách, PPP cho phép bệnh viện công huy động vốn từ các nhà đầu tư tư nhân nhằm mục đích nâng cấp và mở rộng cơ sở vật chất, trang thiết bị y tế hiện đại của bệnh viện, do bệnh viện công dự kiến sẽ tự chủ về tài chính và nhận được rất ít hoặc thậm chí không có hỗ trợ từ ngân sách nhà nước. Không chỉ có vậy, với cơ chế phân chia rủi ro trong các hợp đồng BLT, bệnh viện công với vai trò là nhà cung cấp dịch vụ y tế, chỉ chịu các rủi ro liên quan đến dịch vụ và nhu cầu dịch vụ; trong khi đó, nhà đầu tư tư nhân sẽ chia sẻ các rủi ro liên quan đến thiết kế, xây dựng, vận hành thử, thiết bị và tài chính của cơ sở;
(ii) Tăng tính cạnh tranh, nâng cao chất lượng dịch vụ y tế: Các bệnh viện theo mô hình PPP thường đầu tư cơ sở vật chất hiện đại, áp dụng công nghệ tiên tiến và quản lý chuyên nghiệp, nên chất lượng dịch vụ được cải thiện đáng kể.
(iii) Đa dạng hóa sự lựa chọn dịch vụ y tế cho người dân: Với hệ thống bệnh viện đầu tư theo mô hình công - tư, người dân có thêm lựa chọn khám chữa bệnh tại các bệnh viện PPP với phí phải chăng hơn so với khu vực tư nhân.
Một số hạn chế
Bên cạnh các lợi ích như trên, hình thức đầu tư PPP tại hệ thống bệnh viện vẫn có các hạn chế như sau:
Thứ nhất, một số dự án bệnh viện được xã hội hóa là lựa chọn phổ biến trong hợp đồng PPP, nhưng khó mang được lợi ích tối đa cho các đối tượng là hộ gia đình có thu nhập thấp và nhóm dân cư dễ bị tổn thương ở nước ta. Bởi, các mô hình này chủ yếu phục vụ nhu cầu cho các nhóm thu nhập trên trung bình, do cơ sở vật chất hạ tầng tốt hơn so với mức giá do Nhà nước quy định thuộc phạm vi được hỗ trợ bảo hiểm y tế.
Thứ hai, việc huy động nguồn lực nhân sự để làm việc cho các bệnh viện theo mô hình PPP sẽ khiến cho các bệnh viện công vốn đã thiếu hụt về nguồn nhân lực, nay càng thêm khó khăn hơn do bị phân hóa nguồn lực. Bên cạnh đó, việc chuẩn bị và triển khai các dự án PPP trong lĩnh vực y tế thường mất nhiều thời gian và các đề xuất có nhiều thay đổi trong quá trình chuẩn bị dự án. Việc phân bổ rủi ro giữa Nhà nước và tư nhân không được đánh giá cụ thể gây rủi ro cho nhà đầu tư tư nhân, chẳng hạn như dự án đầu tư Bệnh viện Cẩm Phả theo hình thức PPP, doanh nghiệp tư nhân chịu nhiều rủi ro về phía cầu do liên quan đến nhu cầu khám chữa bệnh và những quy định của pháp luật hoặc những sự kiện bất khả kháng.
Thứ ba, các dự án đầu tư theo mô hình PPP không đồng đều giữa các địa phương gây mất cân bằng trong phân bổ nguồn lực y tế giữa các vùng miền. Ngoài ra, các dự án PPP không xây dựng chỉ số giám sát kết quả thực hiện, do đó, những dự án PPP tích hợp vẫn chưa được thực hiện nhiều ở nước ta hiện nay.
Nguyên nhân của các hạn chế này xuất phát từ các vấn đề, như: (i) Sự hạn chế về nguồn lực tài chính công do ngân sách hạn hẹp, nhà nước khó đáp ứng nhu cầu đầu tư cho y tế nên cần huy động nguồn lực tư nhân; (ii) Nhu cầu nâng cấp cơ sở vật chất và công nghệ y tế rất cao do nhiều bệnh viện nhà nước cơ sở vật chất lạc hậu cần được đầu tư, nâng cấp để cải thiện chất lượng; (iii) Thiếu cơ chế giám sát, đánh giá do chưa có quy trình chặt chẽ để giám sát, đánh giá hoạt động và hiệu quả của các dự án PPP trong bệnh viện.
MỘT SỐ HÀM Ý CHÍNH SÁCH
Để thúc đẩy đầu tư theo mô hình công - tư trong hệ thống bệnh viện một cách hiệu quả, góp phần thực hiện mục tiêu nâng cao chất lượng cơ sở vật chất hạ tầng và dịch vụ y tế, đảm bảo công bằng và hiệu quả cho hệ thống y tế quốc gia, cần tập trung vào một số chính sách và giải pháp sau:
Một là, hoàn thiện khung pháp lý cho mô hình đầu tư PPP trong lĩnh vực y tế. Ngoài ra, cần thành lập đơn vị quản lý nhà nước về đầu tư PPP trong lĩnh vực y tế để đóng vai trò điều phối, giám sát trên toàn quốc.
Hai là, lập quy hoạch chiến lược và lựa chọn dự án PPP phù hợp. Cần xác định rõ các lĩnh vực, địa bàn ưu tiên triển khai các loại hình đầu tư theo mô hình PPP dựa trên nhu cầu thực tế và khả năng nguồn lực (chú trọng các hình thức BT, BLT, BOT và BOO).
Ba là, cải thiện năng lực chuẩn bị và triển khai dự án. Đào tạo nguồn nhân lực chuyên trách về đàm phán, quản lý hợp đồng PPP.
Bốn là, quản lý hiệu quả hoạt động PPP sau đầu tư. Công khai thông tin dự án để tăng tính giải trình.
Năm là, đảm bảo công bằng và bảo vệ quyền lợi người dân. Thiết lập chính sách bảo hiểm, trợ giúp để người nghèo có thể tiếp cận đầy đủ dịch vụ y tế./.
TÀI LIỆU THAM KHẢO
1. Bộ Y tế (2021), Niên giám Thống kê Y tế 2020.
2. Asian Development Bank - ADB (2008), Strategy 2020: the long-term strategic framework of the Asian Development Bank 2008-2020.
3. Barlow, J., and Köberle-Gaiser, M. (2008), The private finance initiative, project form and design innovation: The UK's hospitals programme, Research Policy, 37(8), 1392-1402.
4. Carvalho, J. M., and Rodrigues, N. (2022), Perceived quality and users’ satisfaction with public–private partnerships in health sector, International Journal of Environmental Research and Public Health, 19(13), 8188.
5. Caselli, S., Corbetta, G., and Vecchi, V. (2015), Public private partnerships for infrastructure and business development, London, UK: Palgrave Macmillan.
6. Deloitte, R. (2006), Closing the infrastructure gap: The role of public-private partnerships, London, Deloitte Development LLP.
7. Eicher, B. (2016), Selection of asset investment models by hospitals: examination of influencing factors, using Switzerland as an example, The International journal of health planning and management, 31(4), 554-579.
8. Gera, K. and Rubtcova, M. (2018), Public-Private Partnership (PPP) in Health Care of Russia: Sociological research, Dilemas Contemp, Educ, Politica Valores, 5, 1–10.
9. Hu, Z., Li, Q., Liu, T., Wang, L., and Cheng, Z. (2021), Government equity investment, effective communication and public private partnership (PPP) performance: Evidence from China, Engineering, construction and architectural management, 28(9), 2811-2827.
10. Le, S. M., Govindaraj, R., and Bredenkamp, C. (2020), Public-Private Partnerships for Health in Vietnam: Issues and Options, World Bank Publications.
11. OECD Publishing (2008), Public-private partnerships: In pursuit of risk sharing and value for money, Organisation for Economic Co-operation and Development.
12. Rodrigues and Carvalho. (2023), Public-private partnership in the Portuguese health sector, Heliyon, 9.
13. Roehrich, J. K., Lewis, M. A., and George, G. (2014), Are public–private partnerships a healthy option? A systematic literature review, Social science & medicine, 113, 110-119.
14. Savaş, T.; Keleş, R.; Göktaş, B. (2020), Public Private Partnership Model: Ankara City Hospital Example, J. Health Sci, 9(2), 22-31.
15. Torchia, M., Calabrò, A., and Morner, M. (2015), Public–private partnerships in the health care sector: a systematic review of the literature, Public Management Review, 17(2), 236-261.
16. Worldbank, World Development Indicators, retrieved from https://databank.worldbank.org/reports.aspx?source=2&series=SH.XPD.CHEX.GD.ZS&country=VNM#.
16. Yamout, G., and Jamali, D. (2007), A critical assessment of a proposed public private partnership (PPP) for the management of water services in Lebanon, Water resources management, 21, 611-634.
| Ngày nhận bài: 02/5/2024; Ngày phản biện: 25/5/2024; Ngày duyệt đăng: 31/5/2024 |
























Bình luận